 首页 > 新闻资讯 > 院内新闻 >
首页 > 新闻资讯 > 院内新闻 >
肺部阴影位置特殊!南通六院开展经气管、食管的“双通道”超声支气管镜穿刺活检术,实
常规方法“够不到”?
“活检” 作为诊断的 “金标准”,对绝大多数送检病例均可给出明确的组织病理学诊断,常被视作临床的最终诊断依据。当病灶位置特殊、常规取材方法难以触及之时,如何才能取到病变组织,进一步明确诊断?
“非常规”位置穿刺活检肺部占位
近日,南通六院结核病科一病区陈晓丽主任团队成功开展首例“硬质气管镜下超声支气管镜引导下经支气管针吸活检术(EBUS-TBNA)+超声支气管镜引导下经食道针吸活检术”,通过经气管、食管的“双通道”联合操作,为复杂、疑难结核病及胸部疾病的精准诊断开辟了新路径。这也是南通六院结核病科独立自主完成的首例“双通道”技术操作,填补了科室及南通地区结核病专科在该项高精尖诊断技术领域的空白。
70岁的李奶奶(化名)因长期咳嗽、发现肺部病灶1年余,到南通六院结核病科就诊,检查胸部CT提示左肺有阴影。
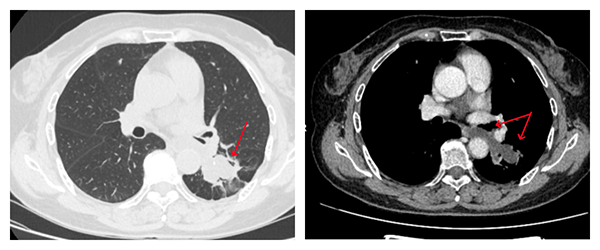
是肺癌、肺结核还是肺部炎症?判断病变的性质对治疗方案的选择相当重要,鉴别肺部阴影性质必须结合影像学检查、临床表现,必要时还需要进行“穿刺活检”。
“患者肺部阴影所在位置特殊,若采用常规支气管镜检查,活检针难以精准抵达目标区域,可能导致标本获取不理想。”陈晓丽主任带领团队对患者病情、影像学资料进行了全面细致的评估,经过反复讨论,考虑到患者左下肺病灶紧邻食管,最终决定为患者行“硬质气管镜下超声支气管镜引导下经支气管针吸活检术(EBUS-TBNA)+超声支气管镜引导下经食道针吸活检术”。
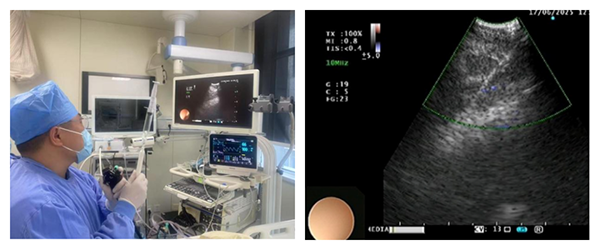
在呼吸与危重症医学科、麻醉科、内镜室等多学科协作下,团队进一步完善术前评估与准备工作。术中,张广林主治医师借助硬质气管镜构建的安全气道通路,通过EBUS精准定位目标淋巴结并顺利完成组织取材。即刻开展现场快速细胞学(ROSE)检测,显微镜下可见淋巴细胞、组织样细胞及肉芽肿,部分坏死,考虑结核。术后病理回报肉芽肿性炎伴坏死,通过PCR检测发现存在结核分枝杆菌复合群。目前患者正在接受针对性治疗。
技术突破:强强联合,精准出击
硬质气管镜(Rigid Bronchoscopy):作为传统的气道介入平台,它提供了稳定的操作通道、卓越的通气保障和更强的支撑力,尤其适用于中央气道复杂病变的处理和危重患者的抢救。在本例中,硬质气管镜为后续操作提供了坚实的安全基础。
超声支气管镜引导下的经支气管针吸活检(EBUS-TBNA):这项技术被誉为“内窥镜医生的透视眼”。它通过支气管镜前端搭载的超声探头,实时扫描气管支气管壁外的结构(如纵隔、肺门淋巴结),精确定位目标,并在超声实时引导下,用专用穿刺针穿透气管壁进行抽吸活检,获取组织或细胞学标本。其最大优势在于“微创、实时可视、精准定位”,显著提高了对纵隔/肺门淋巴结等部位病变的诊断阳性率和安全性。
超声支气管镜引导下经食管针吸活检术:将超声支气管镜插入食管,贴近食管壁扫描毗邻的肺部/纵隔病灶,通过实时超声影像定位目标,经食管壁对病灶进行细针穿刺取样。主要用于食管邻近的肺部肿瘤、纵隔淋巴结转移等。
“精准的病理诊断是制定个体化、精准化治疗方案的前提。该技术能为患者提供更确切的诊断依据,从而指导临床选择最合适的抗结核方案或其他治疗手段。”陈晓丽主任介绍,此次经气管、食管“双通道”联合操作,为复杂疑难结核病及胸部疾病的精准诊断提供了新方案,提升了对纵隔肺门淋巴结结核、支气管结核累及管壁外组织,以及结核病与肺癌、结节病等其他疾病鉴别诊断的能力,使诊断更快速、更精准。未来,科室还将不断总结经验,优化流程,积极推广该技术的规范化应用,让更多复杂胸部疾病患者,尤其是疑难肺病的患者,能在家门口享受到更先进、更精准的诊疗服务,为提升本地区疑难肺病及胸部疾病的整体诊治水平贡献力量。
- 上一篇:全民禁毒宣传月|拒绝毒品,守护健康人生!
- 下一篇:没有了


